この記事では主に抗精神病薬(抗うつ薬でも生じることあり)で生じる錐体外路症状と呼ばれる副作用について解説しています。この副作用は必ずしも起こるものではなく、また副作用が出たとしても適切な対処でほとんどは改善するため、あまり過度に心配する必要はありません。しかし、副作用に気づかず放置していると生活の質が低下することもあるため、早めに「気づいて」対処できるようにしていきましょう。
錐体外路とは?
自分の意志で体を動かそうしたときに、脳が発する命令(信号)を運動神経まで伝える神経の通り道を「錐体路」と呼び、姿勢を保ったり平衡感覚を維持するために普段から無意識に送られている信号の通り道を「錐体外路」と呼びます。
錐体外路症状の特徴と対策
錐体外路のドーパミンの働きが抑制されて生じる運動障害を総称して「錐体外路症状」と呼んでいます。総称なので、錐体外路症状と一言で言っても、様々な症状が存在します。
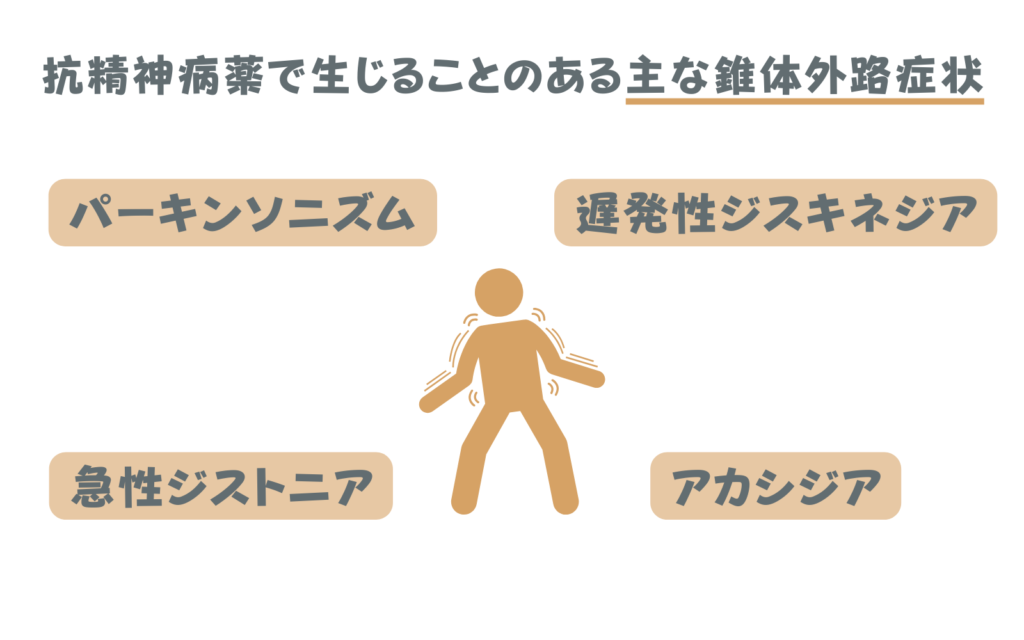
ここでは特に抗精神病薬(抗うつ薬でも稀だが生じることあり)で生じることのある錐体外路症状について、それぞれ分かりやすく解説しています。
(パーキンソニズム)
パーキンソン症候群
パーキンソン症候群(パーキンソニズム)とは?
パーキンソン症候群は本来パーキンソン病と呼ばれる脳疾患で生じる症状ですが、抗精神病薬の使用によって同様の症状がもたらされることがあります。パーキンソン病は脳細胞が変化しドーパミンの分泌が減少する脳疾患であり、抗精神病薬もまた脳のドーパミン分泌を低下させる薬であるため、同じ症状が出てしまうことがあるのです。
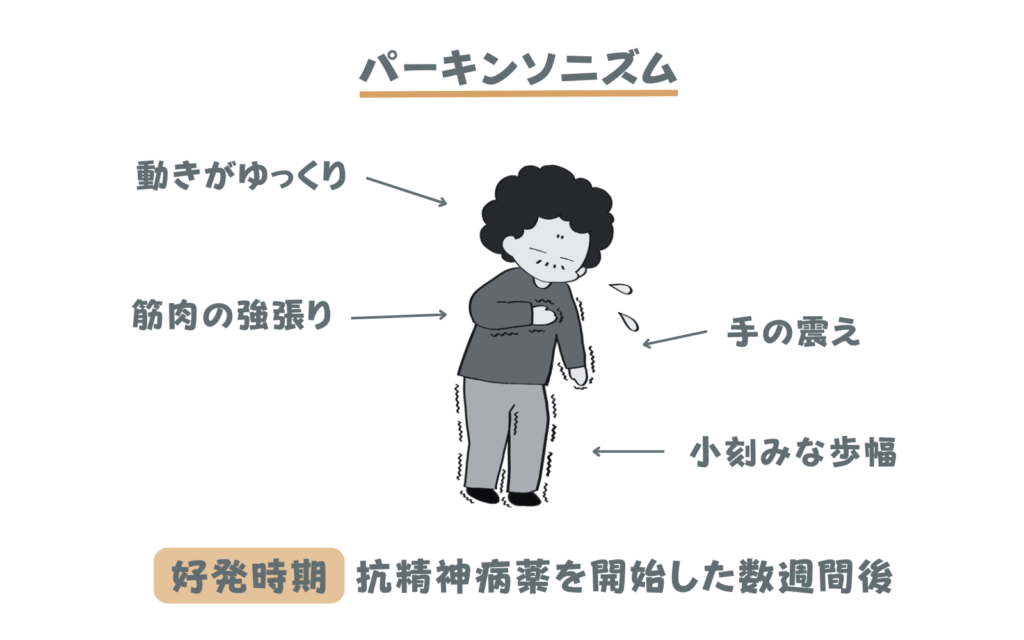
パーキンソン症候群の症状
具体的な症状としては、手が震え、歩幅が小刻みになり、筋肉が強張り関節の曲げ伸ばしが難しくなったり、全体に動きがゆっくりになるといった症状が出現します。人によっては顔の筋肉の動きが緩慢となりのっぺりとした表情(仮面様顔貌)になることで、「うつ病」と誤解されること方もいます。
薬剤性パーキンソン症候群の好発時期と副作用対策
好発時期は抗精神病薬を開始した数週間後です。生活にも支障が出る副作用ですので、これらの症状が出現した際は主治医に相談し「薬の減量・変更」「副作用を和らげる薬の処方」といった対策をとる必要があります。「副作用を和らげる薬」とは抗パーキンソン剤に分類される薬の一部を使います。本来パーキンソン病の症状を和らげる薬ですが、薬剤性パーキンソン症候群にも効果を示します。ただし、副作用を和らげるために抗パーキンソン剤を長期に服用することで新たな副作用を生じることもあるため、基本的に一時しのぎで使用する薬となります。
薬剤性パーキンソン症候群に使用する抗パーキンソン剤とは?
主にアキネトン(一般名:ビペリデン)、アーテン(一般名:トリヘキシフェニジル)を用います。
これらの抗パーキンソン剤についてはこちらの記事で分かりやすく解説していますので、参考にしてみてください。
➡抗パーキンソン剤について解説
急性ジストニア
ジストニアとは?
ジストニアとは自分の意志とは無関係に身体の一部の筋肉が比較的長い時間収縮してしまう状態のことを指します。遺伝性にジストニアを呈しやすくなる難病も存在しますが、同じ動作を繰り返している(楽器の演奏者など)ことでジストニアが出現することもあります。一般的にあまり知られていない症状ではありますが、「コブクロ」の小淵健太郎さんも一時期発声に関わる首の筋肉にジストニアが出現し歌手活動を休止していたことがあります。
抗精神病薬の使用によって急激にジストニアが出現することがあり、これを「急性ジストニア」と呼びます。ここでは薬剤性に出現する急性ジストニアの解説をしています。
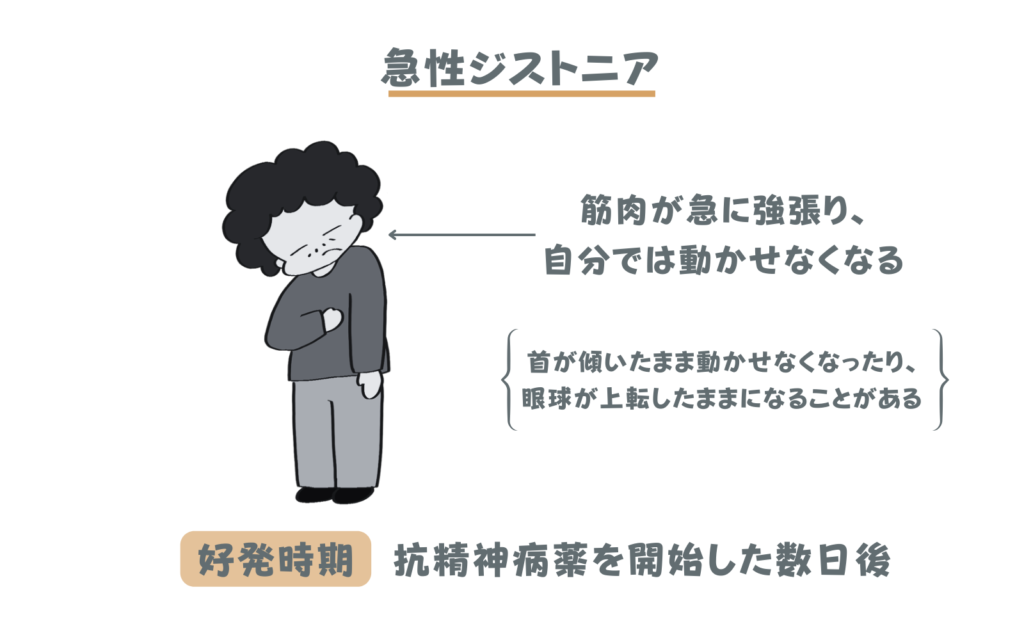
急性ジストニアの症状
具体的には、声が出しにくくなったり、首が傾いたり、手首が曲がるなどの症状が出ます。私の経験上最も頻度が多いのは眼球が上転してしまうという症状です。とても不快かつ生活への支障が大きいため、相談を受けることが多かったのかもしれません。
急性ジストニアの好発時期と対策
好発時期は抗精神病薬を開始した数時間~数日後で、通常3日以内に生じます。約80%が午後から夜にかけて発症します。ご自身で出来る対策はありませんが、薬の調整で改善しやすいため、まずは慌てずに主治医に相談しましょう。基本的には薬の減量・変更を行っていくことになりますが、リラックスすることで症状が軽減されることもあるため一時的に抗不安薬を併用することもあります。パーキンソニズムの対策と同様に抗パーキンソン剤が効果を示すことも多いですが、抗パーキンソン剤の長期服用は新たな副作用発現に繋がり得るため一時的な使用に留めることを推奨します。
遅発性ジスキネジア
ジスキネジアとは?
自分の意志では止められない、もしくは止めることが出来てもまた繰り返し出現する身体のおかしな動きのことをジスキネジアと呼びます。
抗精神病薬を長期間内服しているとジスキネジアの症状が出現することがあり、内服開始からしばらく遅れて症状が出現することから「遅発性ジスキネジア」と呼びます。
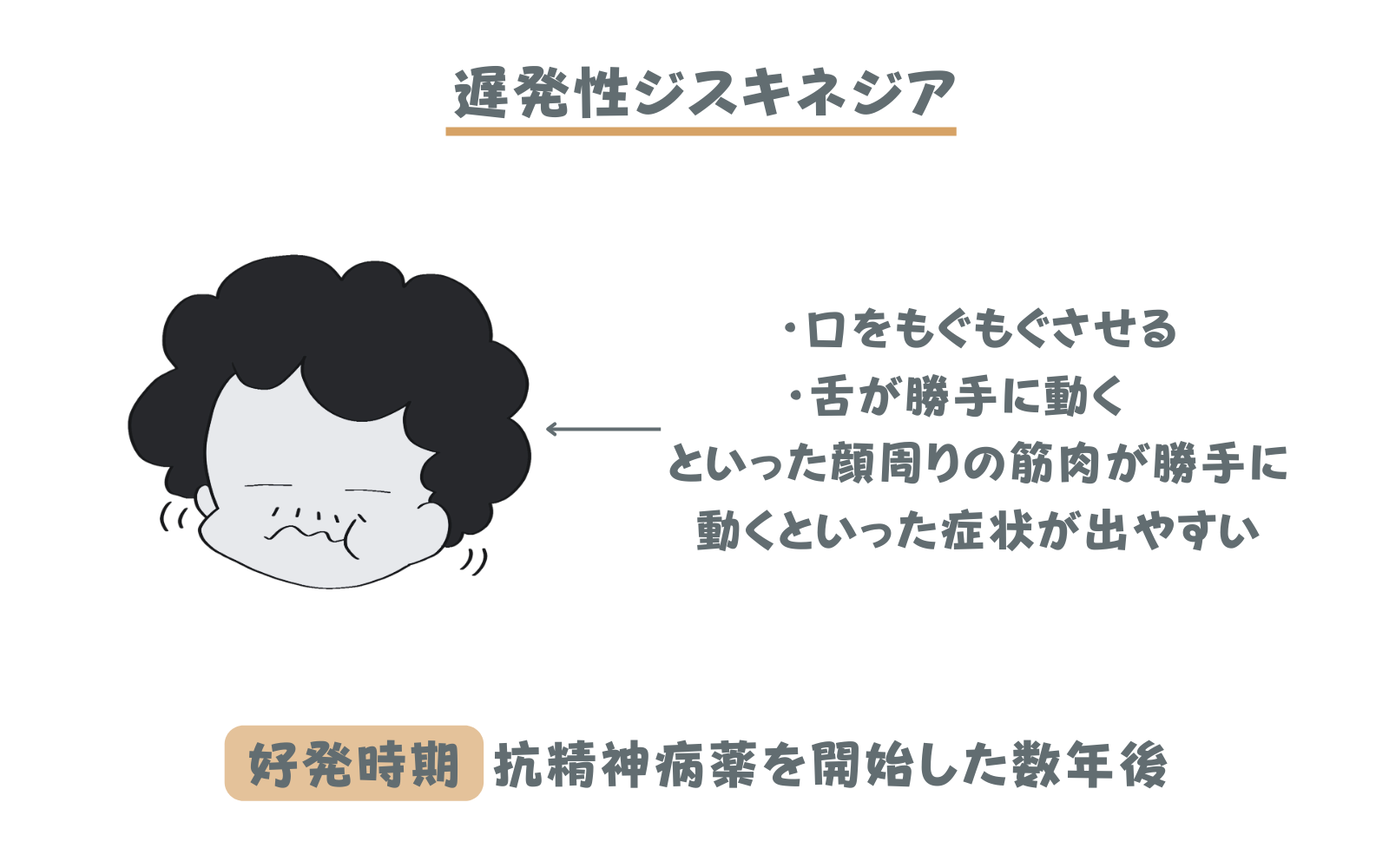
遅発性ジスキネジアの症状
特に多いのは口周りの症状で口をモグモグさせたり、唇をすぼめたり、舌を右に左に動かすといった症状が出やすいですが、時に手や足が勝手に動くといった口周り以外の症状が出ることもあります。
興奮したりストレスがかかっていると症状が増悪しやすく、睡眠中は症状が消失するのが薬剤性ジスキネジアの特徴です。本人はあまり気に留めていないこともあり、周囲の人から指摘されて初めて気づかれる方も多いです。
遅発性ジスキネジアの好発時期と対策
好発時期は抗精神病薬内服開始して数か月~数年後(通常3か月後以降)になります。長期間使用してから生じる副作用であり、服用年数が長くなるほど発症リスクが増加します。人前では意識して症状を抑えることが可能なこともありますが、気が緩むとすぐに症状が出てくるため、余程症状が気にならない場合を除いて医師に相談しましょう。ただし、残念ながら他の錐体外路症状と比べて難治性の副作用です。対策としては、原因と考えられる薬剤の減量・中止を行うのが基本とされていますが、薬の減量・中止によって精神疾患の症状再燃が危惧されることも多く、薬剤変更が現実的な対策となります。定型抗精神病薬を使用している方は、非定型抗精神病薬へ変更するだけでも症状が半分程度改善するという報告もあります。ただし、非定型抗精神病薬には体重増加や糖尿病罹患リスクの増加といった副作用の可能性もある点には留意が必要です。これらの対策で改善を認めない場合、ジスバル(一般名:バルベナジン)という遅発性ジスキネジアに唯一適応を持つ薬の併用を検討します。しかし、ジスバル服用によって16.9%の方が眠気を生じ、11.2%の方が涎の分泌が増えます。また7%前後の確率で、手の震え(パーキンソン症候群)やアカシジア(次に解説する錐体外路症状)が出現することがあるため、注意が必要です。ジスバルを使用しても効果がない場合は一部の抗不安薬や抗パーキンソン剤、一部の漢方薬を使用することもありますが改善効果は低いです。
遅発性ジスキネジアの予防
遅発性ジスキネジアの対策で最も重要なのは発症を予防することです。定型抗精神病薬を使用している方は平均して30%が遅発性ジスキネジアを発症しますが、非定型抗精神病薬を使用している方はその1/4~1/10まで発症率が低下するとされています。そのため、なるべく非定型抗精神病薬を使用すること、そして可能な範囲で使用量を減らしておくことが予防に繋がります。
アカシジア
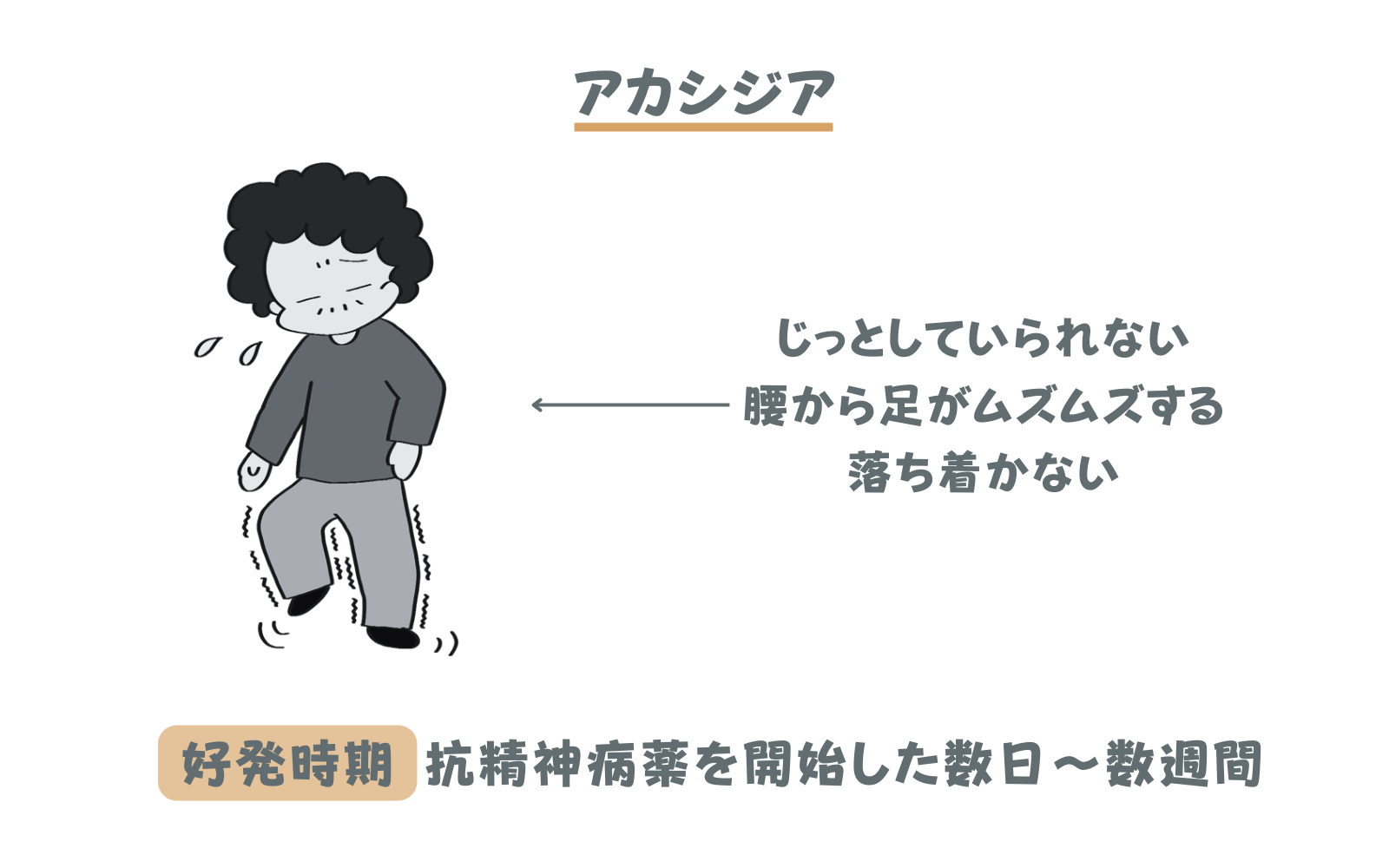
アカシジアとは?
アカシジアは「静座不能症」と呼ばれ、座ったままじっとすることが出来ず歩き回ってしまう副作用です。主に抗精神病薬によって引き起こされますが、抗うつ薬や一部の吐き気止めでも発症することがあります。
頻度は報告によってばらつきが大きいですが、軽度の症状を含めると定型抗精神病薬では平均30%前後、非定型抗精神病薬では平均10~20%とされています。ただし、体感としてはこの数値は大きく、精神疾患によってもたらされた落ち着かなさもアカシジアとしてカウントされている可能性があり、実際の頻度はもう少し低いと思われます。
アカシジアの症状
体や足がそわそわする、むずむずする、灼熱感がある、足踏みしたくなるなど様々な訴えがありますが、ジッとひとところにいることが苦痛でしょうがないという点で共通しています。症状の程度は様々で、少しそわそわするという方もいれば、救急車を呼ぶほど全身がむずむずして落ち着かなくなる方もおられます。
アカシジアの好発時期と対策
好発時期は薬を開始して数日~数週間です。症状が軽い場合は自然軽快が期待できますが、苦痛を感じる場合は主治医に相談しましょう。通常は薬の減量中止で症状は改善しますが、症状消退まで数日程度かかるため、苦痛が強い場合は一時的に抗パーキンソン剤や抗不安薬を使用します。あまりにも症状が強い場合は、抗パーキンソン剤の注射を行い速やかに症状消退を図ります。
錐体外路症状を予防方法
なによりも錐体外路症状をきたしにくい薬を使用すること
ドーパミンが過剰に抑制されることで発症する副作用であり、基本的に定型抗精神病薬ではなく非定型抗精神病薬を使用することが推奨されます。非定型抗精神病薬の中でもそれぞれ錐体外路症状の発症リスクは異なり、SDAに分類されるリスペリドンよりもMARTAに分類されるクエチアピンやオランザピンを使用することで錐体外路症状のリスクを大きく減らすことが可能です。ただし、これらの薬では体重増加や糖尿病・脂質異常症の罹患リスクが上がる点には留意し、食習慣や運動習慣に十分気を配る必要があります。



コメント